ゆうじです。今回は先日整理した治療法のうち、膵臓移植について考えてみました。
その前に、大前提として、膵臓と膵島の違いを押さえておきましょう。これ、様々な治療法を理解する上で、超重要です(が、正直、私も勉強するまで全くわかってなかったです)
膵臓はご存知の通り臓器ですが、その99%は「外分泌細胞」(消化酵素を分泌)が占めていて、残りの1%が「内分泌細胞」(インスリンやグルカゴンを分泌)です。そのわずか1%の内分泌細胞は、外分泌細胞がほとんどを占める膵臓の中で、たくさんの小さな島(成人なら約100万個!)ように散らばっているので、膵島と呼ばれるのです。言い換えれば、膵島は、膵臓のなかに散らばったごく小さな組織ということになります(参考:日本IDDMネットワーク発行1型 糖尿病お役立ちマニュアルPART4の62ページ)
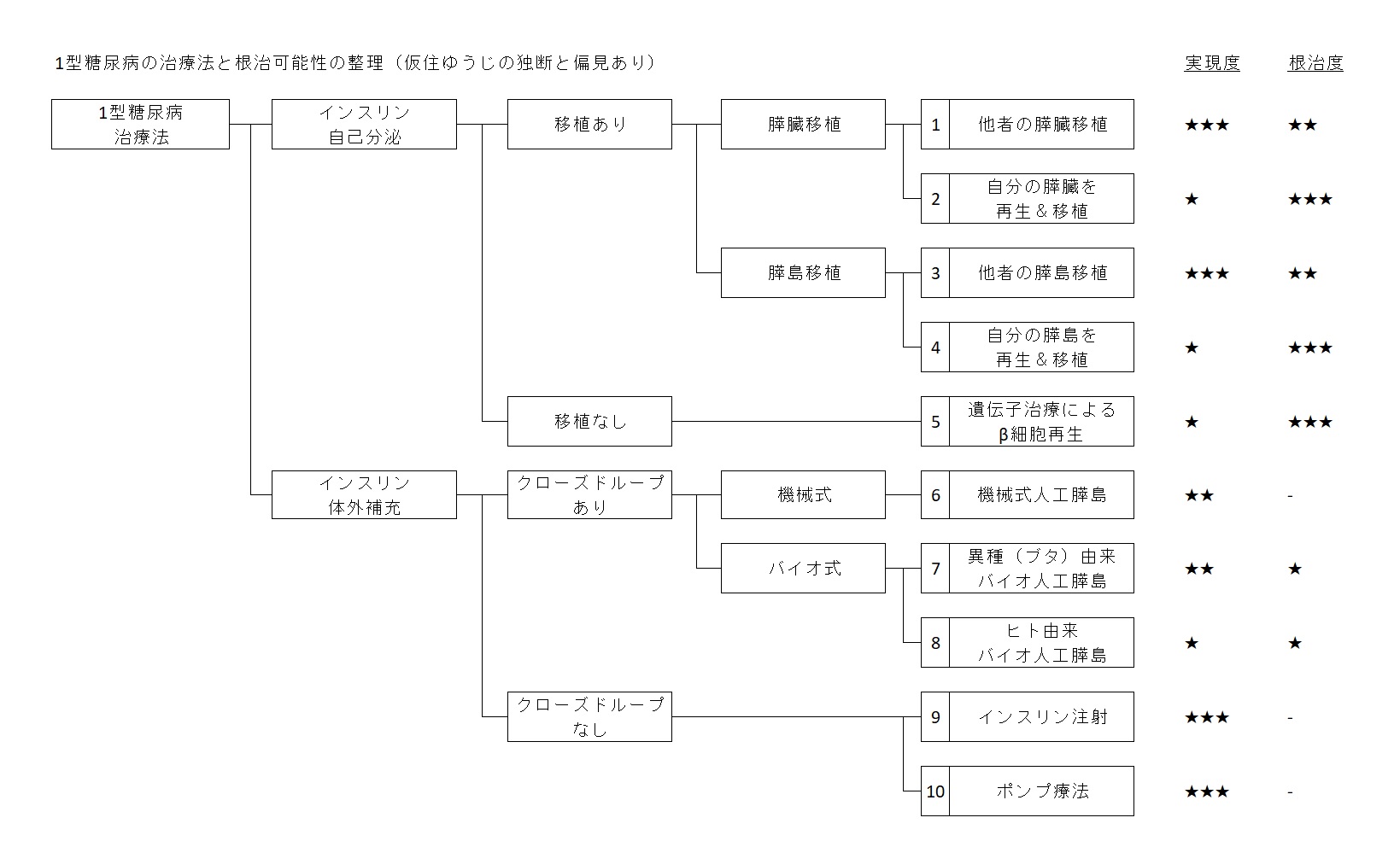
今回は、膵臓の話です。先日の表の該当部分はこちら。
| 番号 | 治療法 | 実現度 | 根治度 |
| 1 | 他者の膵臓移植 | ★★★ | ★★ |
| 2 | 自分の膵臓を再生・移植 | ★ | ★★★ |
以下で、それぞれをまとめてみます。
1:他者の膵臓移植
- 概要:脳死や心停止で亡くなった方から膵臓の移植を受ける。あるいは存命の家族など血縁者から膵臓の半分(膵体尾部)の移植を受ける(生体膵臓移植)
- メリット:長期的に(生涯にわたって)インスリンから離脱できる。技術的にすでに確立している(なので実現度は★★★)。
- デメリット:ドナーの数が限られる。手術による体への負担大きい。インスリンが不要になる代わりに、拒絶反応を抑えるための投薬が一生必要とのこと。
- コメント:対象になるのは、低血糖による昏睡が頻繁に起こる人などに限られるようです。そうした方に絶大な効果があるわけですが、ドナーありきなので、皆がこの治療法を取れるわけではありません。従い、T1Dそのものを根治させるという意味では、限界があります(なので根治度★★)。
2:自分の膵臓を再生・移植
- 概要:患者のES細胞やiPS細胞を、膵臓を欠損している動物(ブタ)の胚盤胞に入れて、その体内でヒトの膵臓を作成。その膵臓(ないしそれから取り出した膵島)を、患者に移植する。なぜ動物を使わなければならないかというと、試験管培養で細胞レベルから臓器を作るのは、非常に困難だから。細胞が臓器を作るには、ヒト/動物体内に用意された特殊な環境(ニッシェという)が必要であり、それを再現するより、体内で作ってしまう方が近道という考えによるもの。
- メリット:本人由来の膵臓なので、免疫拒絶が起きない。ドナーが不要なので、多くの患者を治療できる。治療効果は、現状の膵臓移植と同じで、生涯にわたってインスリンから離脱できる上に、拒絶反応を抑える投薬も不要(根治度は★★★)。
- デメリット:技術が確立して安全に移植ができるという前提ならば、他の治療法と比べたデメリットは、(膵臓そのものを移植する場合)手術が必要、ということくらい。
- コメント:臓器そのものを再生するのは技術的なハードルが相当高そう。また、動物内でヒトの臓器を作ることの倫理的な問題もある。課題を全て解決して、実用化されるには、10年、20年の時間軸では厳しいのではないか(なので実現度★)。